
94 % der Ärzte glauben, dass eine empathische Betreuung die Ergebnisse der Patienten verbessert, wobei fast die Hälfte (47 %) der Meinung sind, dass herkömmliche medizinische Schulungen ihre Fähigkeit beschränken, eine emotionale Verbindung zu knüpfen.1
Dieser Konflikt unterstreicht die umfassenden ethischen Dilemma bei der Betreuung von Krebs, von der Abstimmung modernster Behandlungen mit der Lebensqualität bis hin zur Bewältigung von Ungleichheiten, was Zugang und Erschwinglichkeit betrifft.
Wie können Onkologen und andere Ärzte diese komplexen ethischen Probleme bei der Krebsbehandlung bewältigen? Welche Schritte können sie unternehmen, um den technologischen Fortschritt an die einfühlsame Betreuung anzupassen, die an Krebs erkrankte Patienten verdienen?
Ausgehend von den Erkenntnissen von Onkologen und anderen Ärzten auf Sermo untersucht dieser Artikel die ethischen Bedenken in der heutigen Onkologie und hebt umsetzbare Strategien hervor, um mit diesen umzugehen.
Ethische Dilemmas bei der Betreuung von Krebs
Was sind bei der Betreuung von Krebs die größten ethischen Probleme?

Aggressive Behandlungen und Lebensqualität ins Gleichgewicht bringen
Die Betreuung von Krebs stellt Ärzte vor komplexe ethische Herausforderungen, insbesondere wenn es darum geht, aggressive Behandlungen und die Lebensqualität der Patienten ins Gleichgewicht zu bringen und die Betreuung von Krebs und die Autonomie der Patienten abzugleichen.
Bei präfinalen Patienten können aggressive Interventionen das Leben verlängern, aber oftmals auf Kosten des körperlichen und emotionalen Wohlbefindens. Ärzte müssen diese Entscheidungen durch eine eindeutige und ehrliche Kommunikation mit ihren Patienten angehen und Behandlungspläne mit deren Werten und Zielen in Einklang bringen. Wie ein Sermo-Mitglied (Allgemeinmediziner) sagt: „Mit Ausnahme der Schmerzen kann man den übrigen Ängsten im Zusammenhang mit Krebs auf positivere Weise begegnen.2”
Aufklärung und Bewusstsein der Öffentlichkeit
Auch die Aufklärung der Öffentlichkeit spielt eine zentrale Rolle, insbesondere bei der Bekämpfung von Fehlinformationen. Die elterliche Verweigerung von HPV-Impfstoffen aufgrund von Missverständnissen unterstreicht die Notwendigkeit proaktiver Kampagnen. “Es muss mehr unternommen werden, um Websites zu diskreditieren, die falsche Informationen über diesen Impfstoff verbreiten,3” betont ein Arzt auf Sermo, der mit pädiatrischen Patienten arbeitet.
Fehlinformationen und mangelndes öffentliches Bewusstsein führen zu Verzögerungen bei der Diagnose und Behandlung. Ein in den USA wohnender Onkologe schlägt auf Sermo eindringlich vor “dass das Einzige, was wir tun können, um die Anzahl der Frühdiagnosen zu steigern, ist, in den USA in gute Radiologen und Öffentlichkeitsarbeit zu investieren.4”
Die Steigerung des angemessenen öffentlichen Bewusstseins und die Verhinderung von weit verbreiteten Fehlinformationen rund um die Betreuung von Krebs erfordern einen patientenzentrierten, ethisch verankerten Ansatz, um eine ehrliche, mitfühlende Betreuung zu gewährleisten.
Hindernisse für das Mitgefühl in der modernen Medizin
Empathie und Mitgefühl sind die Grundlage für eine effektive Betreuung von Patienten, wobei 94 % der Ärzte zustimmen, dass Patienten auf eine empathische Betreuung besser ansprechen. Allerdings sind 47 % der Ärzte der Ansicht, dass die traditionelle medizinische Ausbildung eine emotionale Verbindung behindert, während 70 % Bedenken über die Auswirkungen der Unterdrückung von Vulnerabilität bei Interaktionen mit Patienten zum Ausdruck bringen.5 Dieser Konflikt unterstreicht die Hürden, die Ärzte davon abhalten, sich auf Mitgefühl einzulassen.
Wie ein Arzt auf Sermo beobachtet: “Die fehlende Ausbildung im Hinblick auf Empathie1” kompliziert diese Herausforderungen zusätzlich. Darüber hinaus führen emotionale Erschöpfung und Burnout, von 78 % der Ärzte genannt, dazu, dass viele Ärzte nicht so mit Patienten in Kontakt treten, wie es am besten wäre.6
Die Folgen für Patienten sind erheblich. Eine gleichgültige Betreuung untergräbt das Vertrauen und erzeugt ein Gefühl von Gleichgültigkeit und Isolation. “Durch das Zeigen von Empathie könnten Patienten fühlen, dass jemand, dem sie vertrauen, ihnen eine Orientierungshilfe gibt1”, merkt ein Sermo-Mitglied (Dermatologe) an. Schlechte Kommunikation und verminderte Therapietreue sind häufige Ergebnisse, während unpersönliche Interaktionen die therapeutischen Beziehungen schwächen.1
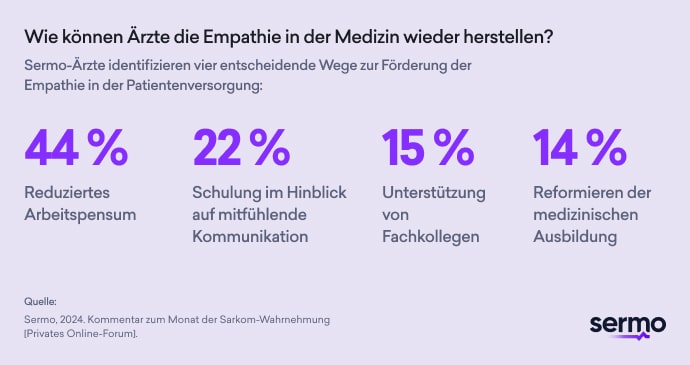
Wie ein Internist betont: “Die Arzt-Patient-Beziehung sollte unter keinen Umständen beschädigt werden.”
Ungleichheiten bei Screening und Behandlung: Thematisieren von Ungerechtigkeiten bei der Betreuung von Krebs
Die Ungleichheiten bei der Betreuung von Krebs bleiben eine kritische Herausforderung, die durch sozioökonomische, geografische und systembezogene Unterschieden bewirkt wird.
Sermo-Mitgliedern zufolge beschränken diese Hindernisse den Zugang zur Behandlung (20 %), Diagnostik (12 %) sowie zu wichtigen Ressourcen, wie z. B. HPV-Impfungen, die sich viele Menschen oftmals nicht leisten können. Finanzielle Herausforderungen (23 %) erschweren das Problem, während 15 % der Patienten unzureichend über die verfügbare Versorgung informiert sind. Geografische Barrieren, die 12 % betreffen, isolieren die ländliche oder abgelegen wohnende Bevölkerung von rechtzeitigen Screenings und Behandlungen. Zusammen wirken sich diese Faktoren auf 18 % aller Krebspatienten aus.7 Ein Onkologe auf Sermo beklagt, dass neue Krebsbehandlungen Patienten in „ärmeren Ländern“ nicht umgehend zur Verfügung stehen.8.”
Die Folgen sind schwerwiegend. Patienten verzeichnen aufgrund einer verzögerten Versorgung häufig Diagnosen von Erkrankungen im fortgeschrittenen Stadium, was zu höheren Mortalitätsraten beiträgt. Der psychologische Stress, der aus diesen Ungerechtigkeiten resultiert, trägt zur Belastung der Patienten und ihrer Familien bei.
Für Frauen ist der fehlende Zugang zu HPV-Impfstoffen besonders verheerend, was zu vermeidbaren Todesfällen führt. “Der HPV-Impfstoff ist in unserem Land verfügbar, aber wegen der hohen Kosten hat nicht jeder Zugang dazu3”, merkt ein Pädiater an.
Es erfordert gezielte Interventionen, diese Unterschiede in Angriff zu nehmen. Die Ausweitung von subventionierter Versorgung, verbesserter Aufklärung der Patienten und staatlich finanzierten Initiativen kann die Lücken schließen, die den Zugang betreffen. Die Priorisierung einer gerechten Ressourcenzuweisung, die Steigerung der geografischen Reichweite mit mobiler Diagnostik und die Ausrichtung auf gemeinschaftliche Partnerschaften sind unerlässlich, um sicherzustellen, dass alle Patienten die Versorgung erhalten, die sie benötigen, um die Ergebnisse zu verbessern und Leben zu retten.3

Zugang zu Ressourcen für die psychische Gesundheit
Der Zugang zu Ressourcen für die psychische Gesundheit bleibt eine wichtige ethische Herausforderung bei der Betreuung von Krebs. Die psychologische Belastung durch eine Krebsdiagnose erfordert oftmals eine professionelle Unterstützung der psychischen Gesundheit, aber viele Patienten haben nur eingeschränkten Zugang zu diesen wichtigen Leistungen. Die Integration von Psychologen oder anderen Experten für die psychische Verfassung in Versorgungsteams ist entscheidend, um die emotionale Belastung und die Förderung des allgemeinen Wohlbefindens zu bewältigen.2
Ärzte stehen häufig vor schwierigen Entscheidungen über die Ressourcenzuweisung und müssen die Betreuung einiger Patienten gegenüber anderen priorisieren, wenn das Leistungsangebot beschränkt ist. Darüber hinaus können kulturelle und persönliche Widerstände gegenüber Interventionen, die die psychische Gesundheit betreffen, zu Konflikten zwischen dem Respektieren der Eigenverantwortung und dem Eintreten für das Wohlbefinden der Patienten führen. In solchen Fällen müssen Mediziner den heiklen Ausgleich zwischen dem Respektieren der Eigenverantwortung und dem Eintreten für das Wohlbefinden der Patienten bewältigen.
Die Bereitstellung von Informationen über Selbsthilfegruppen, die auf Krebspatienten und ihre Familien zugeschnitten sind, ist ein weiterer wesentlicher Schritt. Diese Ressourcen helfen Patienten, ihre Diagnose zu verarbeiten und mit den Herausforderungen der Behandlung zurechtzukommen. Wie ein Hausarzt auf Sermo betont: “Eine Krebsdiagnose verändert das Leben selbst bei Patienten ohne Anamnese einer psychischen Erkrankung.2”
Auf diese Lücke einzugehen, erfordert, dass Ärzte für eine erweiterte psychische Unterstützung eintreten und allen Patienten einen gleichberechtigten Zugang zu einer umfassende Betreuung bereitstellen.
Die Rolle der KI bei der Betreuung von Krebs: ethische Herausforderungen
Die Integration von Künstlicher Intelligenz (KI) in die Betreuung von Krebs bietet ein immenses Potenzial, sorgt jedoch für erhebliche ethische Bedenken, auf die eingegangen werden muss, um eine gleichberechtigte und effektive Anwendung sicherzustellen.
Wichtige ethische Herausforderungen durch die Verwendung von KI bei der Betreuung von Krebs
- Risiko für blindes Vertrauen in die KI
- Obwohl die KI die Früherkennung von Krebs verbessern kann, besteht das Risiko, dass das klinische Urteilsvermögen gemindert wird. „KI hat ein immenses Potenzial… kann qualifizierte Radiologen jedoch nicht ersetzen,6“ betont ein orthopädischer Chirurg auf Sermo. Die menschliche Beaufsichtigung ist weiterhin entscheidend, um Fehler zu reduzieren.
- Voreingenommenheit der KI-Algorithmen
- KI-Systeme, die anhand unvollständiger oder voreingenommener Datensätze geschult werden, können ungleiche Ergebnisse produzieren. Wie ein Mitglied (Internist) warnt: „KI muss sorgfältig validiert werden und wir müssen wirklich auf mögliche Voreingenommenheiten achten.6„
- Ethische Verwendung von Daten
- Bedenken hinsichtlich Datenschutz und Einwilligung der Patienten nehmen zu, da KI auf gewaltige Datensätze vertraut. „Sie hat gute und schlechte Seiten; KI kann leicht im falschen Format verwendet werden und Chaos erzeugen, aber wenn sie reguliert und mit Bedacht verwendet wird, kann sie wahrscheinlich einen gewissen Nutzen bieten,6“ betont ein Sermo-Mitglied (Allgemeinchirurg).
- Ausgleich von menschlichem Fachwissen und KI
- Ethische Dilemmas entstehen bei der Bestimmung der Autonomie der KI. „KI ist ein willkommenes Tool, aber sie ersetzt nicht die Erfahrung eines Arztes,6“ unterstreicht ein Psychiater.
Eine keinerlei Beschränkungen unterliegende KI könnte die Betreuung unpersönlich machen und das Vertrauen und die Verbindung zwischen Ärzten und Patienten schädigen. Wie ein Mitglied (Internist) hervorhebt: „Es gibt zu starke Tendenzen, den Wert eines Menschen bei Konsultationen zu ersetzen. KI sollte nur zur Information genutzt werden. Ich denke nicht, dass der Wert des physischen Kontakts ersetzt werden sollte.6„
Ein ausgewogener Ansatz bezüglich der Technologie bei der Betreuung, der die Effizienz der KI mit menschlicher Empathie kombiniert, ist für die ethische und patientenzentrierte Betreuung von Patienten unerlässlich.
Wie Ärzte die wirtschaftliche Belastung durch die Betreuung von Krebs angehen

Wie gleichen Ärzte die Behandlung und Kostenaspekte bei der Betreuung von Krebs aus?
Die Betreuung von Krebs stellt für Ärzte eine doppelte Herausforderung dar: die bestmögliche Behandlung zu bieten und gleichzeitig mit den finanziellen Realitäten umzugehen, mit denen viele Patienten konfrontiert sind. Diese „finanzielle Toxizität7“ wirkt sich auf die Behandlungsentscheidungen sowie die Ergebnisse der Patienten aus und erfordert innovative Strategien, um die Versorgungsqualität und die Kostenaspekte ins Gleichgewicht zu bringen.
Die frühzeitige Identifizierung finanzieller Notlagen ist entscheidend. Wenn Untersuchungen widersprüchliche Ergebnisse liefern, verzichten Patienten möglicherweise auf wichtige Behandlungen. Nur 31 % der Ärzte auf Sermo fragen derzeit während der Aufnahme aktiv nach finanziellen Problemen, während 22 % auf eine Selbstauskunft vertrauen, wobei gefährdete Fälle ausgelassen werden könnten.7 Die Entwicklung standardisierter Screening-Tools und die Schulung von Betreuungsteams zur Identifizierung subtiler Anzeichen einer finanziellen Belastung können diese Lücke schließen.
Hohe Behandlungskosten führen bei 37 % der Patienten dazu, dass eine Betreuung verzögert oder ausgelassen wird, wobei zusätzliche Belastungen durch Zuzahlungskosten für Medikamente (17 %), Reisekosten aufgrund einer spezialisierten Betreuung (13 %) und Einkommensverluste während der Behandlung (20 %) noch dazukommen7. Dieser finanzielle Druck kann Patienten dazu zwingen, weniger wirksame Behandlungen zu wählen oder die Betreuung vollständig abzulehnen.
Erfolgreiche Maßnahmen von Sermo-Mitgliedern umfassen:
- Subventionierte Medikationsprogramme (26 %)
- Gemeinnützige Förderprogramme (28 %)
- Staatlich finanzierte Initiativen (22 %)
- Finanzberatung (36 %)
- Angebot eindeutiger Kostenvoranschläge (25 %)
- Aufklärung der Patienten über verfügbare Ressourcen (16%)7
Diese Modelle reduzieren die Kosten für die Patienten und lindern die finanzielle Belastung, während die Versorgungsqualität gleichzeitig aufrechterhalten wird, obwohl Herausforderungen wie Finanzierungsbeschränkungen und geografische Ungleichheiten weiterhin bestehen.
Die Kernpunkte
Wie gehen Ärzte mit den ethischen Aspekten bei der Betreuung von Krebs um?
Für Ärzte erfordert die Bewältigung der ethischen Dilemmas der Betreuung von Krebs den Abgleich von technologischer Innovation, Eigenverantwortung des Patienten und emotionaler Beziehung zum Patienten. Wie ein Allgemeinmediziner auf Sermo beobachtet:
“Medizinische Entscheidungen sind nie einfach, auch nicht bei einfachsten und kleinsten Dingen. Bei all den Dingen, die wirklich wichtig sind… auf unsere eigene Art zu handeln, ermöglicht uns, Maßnahmen zu ergreifen.8„
Von der Bewältigung eines uneinheitlichen Zugangs bis hin zur Verbesserung der psychologischen Unterstützung und der verantwortungsvollen Integration von KI müssen sich Ärzte auf mitfühlende, patientenzentrierte Ansätze konzentrieren. Durch die Kombination von ethischer Entscheidungsfindung mit Empathie und Innovation können sie Vertrauen aufbauen, Ergebnisse verbessern und eine gerechte Versorgung aller Patienten gewährleisten.
Beteiligen Sie sich auf Sermo an der Diskussion
Bei Sermo kommen Mediziner zusammen, um Erkenntnisse auszutauschen, Lösungen zu diskutieren und sich gegenseitig bei der Bewältigung dieser Probleme zu unterstützen.
Erfahren Sie, wie Fachkollegen die finanzielle Toxizität angehen, den Zugang zu Ressourcen für die psychische Gesundheit verbessern, KI verantwortungsvoll integrieren und eine mitfühlende, patientenzentrierte Betreuung fördern.
Footnotes
- Sermo, 2024. Die Herausforderungen, wenn Ärzte ihre menschliche Seite offenbaren müssen. Sermo-Community [Private online forum].
- Sermo-Mitglied, 2024. Kommentare zum Verhalten am Patientenbett – Betreuung von Krebs Sermo-Community [Private online forum]. [Accessed 14 January 2025].
- Sermo-Mitglied, 2024. Kommentar zu ‚Es wird erwartet, dass 2020 in den USA 4.290 Frauen an Gebärmutterhalskrebs sterben‘. Sermo-Community [Private online forum].
- Sermo, 2024. Kommentar zum Monat der Sarkom-Wahrnehmung. [Private online forum].
- Sermo, 2024. Umfrage der Woche: Die Herausforderungen, wenn Ärzte ihre menschliche Seite offenbaren müssen. [Dataset 1125116]. Sermo-Community.
- Sermo, 2024. Warum ist die Krebsbehandlung in vielen Teilen der Welt nach wie vor ein Luxus? [Poll results]. Sermo-Community.
- Sermo-Mitglied, 2024. Kommentar zu Tag 2—Werbeaktion zum Monat der Brustkrebs-Wahrnehmung. Sermo-Community [Private online forum].
- Sermo, 2024. Finanzielle Toxizität und Krebsbehandlung: Wie Onkologen Patienten bei der gemeinsamen Entscheidungsfindung unterstützen. Sermo-Community [Private online forum].
